Contenuti
FSH o ormone follicolostimolante
L'ormone follicolo-stimolante, o FSH, è un ormone chiave della fertilità sia negli uomini che nelle donne. Questo è il motivo per cui durante un controllo della fertilità, il suo tasso viene controllato sistematicamente.
Che cos'è l'FSH o ormone follicolo-stimolante?
Nelle donne
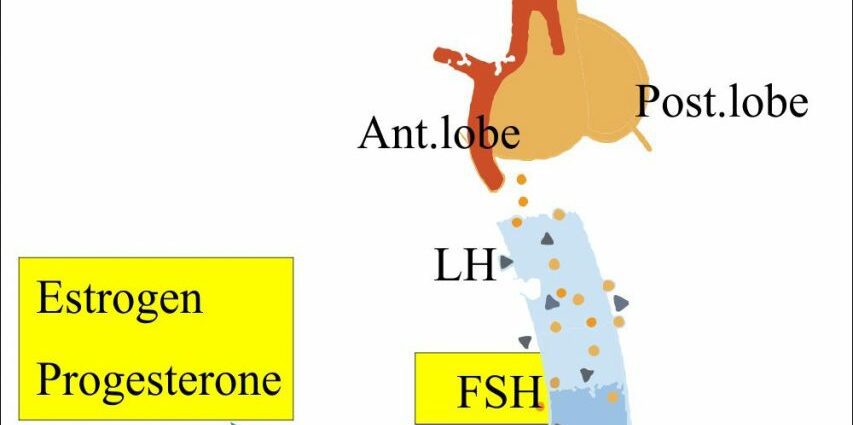
L'HSF si verifica nella prima fase del ciclo ovarico, nota come fase follicolare. Durante questa fase, che inizia il primo giorno delle mestruazioni e termina al momento dell'ovulazione, l'ipotalamo secerne un neuroormone, il GnRH (ormone di rilascio della gonadotropina). Seguirà una reazione a catena:
- Il GnRH stimola la ghiandola pituitaria, che in risposta secerne FSH;
- sotto l'influenza dell'FSH, inizieranno a crescere una ventina di follicoli ovarici;
- questi follicoli in maturazione secernono a loro volta estrogeni, responsabili dell'ispessimento della mucosa uterina per preparare l'utero a ricevere un eventuale ovulo fecondato;
- all'interno della coorte, un singolo follicolo, chiamato follicolo dominante, raggiunge l'ovulazione. Gli altri saranno eliminati;
- quando viene selezionato il follicolo preovulatorio dominante, la secrezione di estrogeni aumenta bruscamente. Questo aumento provoca un'impennata di LH (ormone luteinizzante) che innescherà l'ovulazione: il follicolo maturo si rompe e rilascia un ovocita.
Al centro di questa reazione a catena, l'FSH è quindi un ormone chiave per la fertilità.
Negli umani
L'FSH è coinvolto nella spermatogenesi e nella secrezione di testosterone. Stimola le cellule del Sertoli che producono lo sperma nei testicoli.
Perché fare un test FSH?
Nelle donne, un dosaggio di FSH può essere prescritto in diverse situazioni:
- in caso di amenorrea primaria e/o pubertà tardiva: si effettua un dosaggio accoppiato di FSH e LH per distinguere tra ipogonadismo primario (origine ovarica) o secondario (origine alta: ipotalamo o ipofisario);
- in caso di amenorrea secondaria;
- in caso di problemi di fertilità, viene eseguita una valutazione ormonale con il dosaggio di diversi ormoni sessuali: ormone follicolostimolante (FSH), estradiolo, ormone luteinizzante (LH), ormone antimullerico (AMH) e in alcuni casi prolattina, TSH (ormone tiroideo ), testosterone. Il test per l'FSH aiuta a valutare la riserva ovarica e la qualità dell'ovulazione. Permette di sapere se il disturbo dell'ovulazione o l'amenorrea sono dovuti all'invecchiamento ovarico o al coinvolgimento della ghiandola pituitaria.
- in menopausa, la determinazione dell'FSH non è più raccomandata per confermare l'inizio della premenopausa e della menopausa (HAS, 2005) (1).
Negli umani
Un test FSH può essere eseguito come parte di una valutazione della fertilità, a fronte di un'anomalia dello spermatozoo (azoospermia o grave oligospermia), per diagnosticare l'ipogonadismo.
Il saggio FSH: come si svolge l'analisi?
Le misurazioni ormonali vengono prese da un esame del sangue, non a stomaco vuoto.
- nelle donne le determinazioni di FSH, LH ed estradiolo vengono effettuate il 2°, 3° o 4° giorno del ciclo in un laboratorio di riferimento.
- nell'uomo, il dosaggio di FSH può essere eseguito in qualsiasi momento.
FSH troppo basso o troppo alto: analisi dei risultati
Nelle donne:
- un marcato aumento di FSH e LH indica insufficienza ovarica primaria;
- una diminuzione significativa di LH e FSH riflette il più delle volte un danno alla ghiandola pituitaria, primario o secondario (tumore, necrosi ipofisaria, ipofisectomia, ecc.);
- se l'FSH è alto e/o l'estradiolo basso, si sospetta una diminuzione della riserva ovarica (“menopausa precoce”).
Negli umani:
- un alto livello di FSH indica un danno tubulare testicolare o seminifero;
- se è basso, si sospetta un coinvolgimento "alto" (ipofisi, ipofisi). Verrà eseguita una risonanza magnetica e un esame del sangue complementare per cercare l'insufficienza ipofisaria.
Gestire FSH troppo alto o troppo basso per rimanere incinta
Nelle donne:
- in caso di insufficienza ovarica o coinvolgimento dell'ipofisi, verrà proposto un trattamento di stimolazione ovarica. Il suo obiettivo è la produzione di uno o due ovociti maturi. Esistono diversi protocolli, per via orale o per iniezioni;
- in caso di menopausa precoce, può essere offerta una donazione di ovociti.
Negli umani:
- in caso di ipogonadismo ipogonatotropico (alterazione dell'asse ipotalamo-ipofisi) con grave azoospermia o oligospermia sarà prescritto un trattamento per ripristinare la spermatogenesi. Si possono utilizzare due tipi di molecole: gonadotropine con attività FSH e gonadotropine con attività LH. I protocolli, che variano a seconda del paziente, durano dai 3 ai 4 mesi, o anche di più in determinate situazioni.
- in caso di grave alterazione dello sperma e certa azoospermia (per la quale è possibile rimuovere chirurgicamente lo sperma dall'epididimo o dal testicolo), può essere offerta la fecondazione in vitro con ICSI. Questa tecnica AMP consiste nell'iniettare uno spermatozoo direttamente nel citoplasma dell'ovocita maturo;
- La donazione di sperma può essere offerta alla coppia se la spermatogenesi non può essere ripristinata.