Contenuti
Incontri con l'ecografia: la prima ecografia
Il primo "incontro" con il bambino, l'ecografia del primo trimestre è attesa con impazienza dai futuri genitori. Chiamata anche ecografia per appuntamenti, è importante anche dal punto di vista ostetrico.
La prima ecografia: quando avviene?
La prima ecografia di gravidanza avviene tra 11 WA e 13 WA + 6 giorni. Non è obbligatoria ma è una delle 3 ecografie sistematicamente proposte alle future mamme e altamente consigliate (raccomandazioni HAS) (1).
Il corso dell'ecografia
L'ecografia del primo trimestre viene solitamente eseguita per via addominale. Il praticante ricopre la pancia della futura mamma con acqua gelificata per migliorare la qualità dell'immagine, quindi sposta la sonda sulla pancia. Più raramente e se necessario per ottenere un'esplorazione di qualità, si può utilizzare la via vaginale.
L'ecografia non richiede di avere la vescica piena. L'esame è indolore e l'uso degli ultrasuoni è sicuro per il feto. Si consiglia di non mettere la crema sullo stomaco il giorno dell'ecografia in quanto ciò può interferire con la trasmissione degli ultrasuoni.
Perché si chiama ecografia per appuntamenti?
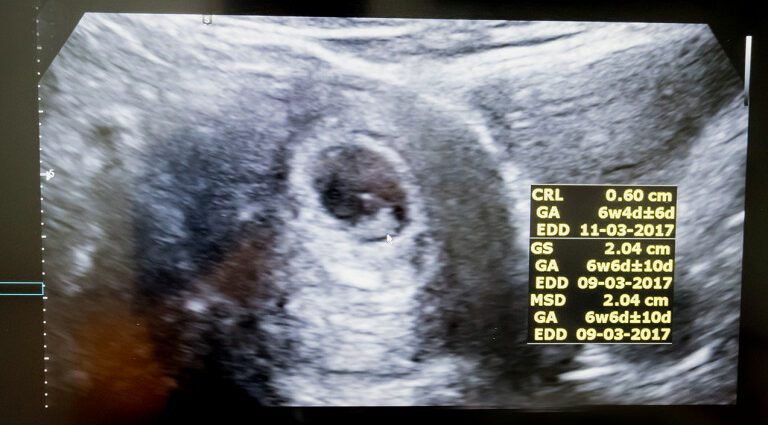
Uno degli obiettivi di questa prima ecografia è quello di valutare l'età gestazionale e quindi datare la gravidanza in modo più preciso rispetto al calcolo basato sulla data di inizio dell'ultimo periodo. Per questo, il professionista esegue una biometria. Misura la lunghezza cranio-caudale (CRL), cioè la lunghezza tra la testa e le natiche dell'embrione, quindi confronta il risultato con una curva di riferimento stabilita secondo la formula di Robinson (età gestazionale = 8,052 √ × (LCC ) +23,73).
Questa misurazione consente di stimare la data di inizio della gravidanza (DDG) con una precisione di più o meno cinque giorni nel 95% dei casi (2). Questo DDG aiuterà a sua volta a confermare o correggere la data di scadenza (APD).
Il feto al momento della prima ecografia
In questa fase della gravidanza, l'utero non è ancora molto grande, ma all'interno l'embrione è già ben sviluppato. Misura tra 5 e 6 cm dalla testa ai glutei, o circa 12 cm in piedi, e la sua testa ha un diametro di circa 2 cm (3).
Questa prima ecografia mira a controllare diversi altri parametri:
- il numero di feti. Se si tratta di una gravidanza gemellare, il medico stabilirà se si tratta di una gravidanza gemellare monocoriale (una sola placenta per entrambi i feti) o bicoriale (una placenta per ciascun feto). Questa diagnosi di corionicità è molto importante perché porta a notevoli differenze in termini di complicanze e quindi di modalità di follow-up della gravidanza;
- la vitalità del feto: in questa fase della gravidanza il bambino si muove ma la futura mamma non lo sente ancora. Agita, involontariamente, braccio e gamba, si stiracchia, si arriccia a palla, si rilassa improvvisamente, salta. Il suo battito cardiaco, molto veloce (da 160 a 170 battiti/minuto), può essere ascoltato su un'ecografia doppler.
- morfologia: l'operatore assicurerà la presenza di tutti e quattro gli arti, stomaco, vescica, e verificherà i contorni cefalici e quelli della parete addominale. D'altra parte, è ancora troppo per rilevare una possibile malformazione morfologica. Sarà la seconda ecografia, detta morfologica, a farlo;
- la quantità di liquido amniotico e la presenza del trofoblasto;
- misurazione della traslucenza nucale (NC): come parte dello screening combinato per la sindrome di Down (non obbligatorio ma offerto sistematicamente), il medico misura la traslucenza nucale, un russare fine pieno di liquido dietro il collo del feto. Combinata con i risultati del test dei marker sierici (PAPP-A e beta-hCG libero) e dell'età materna, questa misurazione consente di calcolare un "rischio combinato" (e non fare una diagnosi) di anomalie cromosomiche.
Per quanto riguarda il sesso del bambino, in questa fase il tubercolo genitale, cioè la struttura che diventerà il futuro pene o futuro clitoride, è ancora indifferenziato e misura solo da 1 a 2 mm. È comunque possibile, se il bambino è ben posizionato, se l'ecografia avviene dopo 12 settimane e se il medico ha esperienza, determinare il sesso del bambino in base all'orientamento del tubercolo genitale. Se è perpendicolare all'asse del corpo, è un ragazzo; se è parallelo, una ragazza. Ma attenzione: questa previsione ha un margine di errore. Nelle migliori condizioni, è affidabile solo all'80% (4). I medici quindi generalmente preferiscono attendere la seconda ecografia per poter annunciare il sesso del bambino ai futuri genitori, se lo desiderano.
I problemi che può rivelare la 1° ecografia
- un aborto spontaneo : il sacco embrionale c'è ma non c'è attività cardiaca e le misurazioni dell'embrione sono inferiori alla norma. A volte è un “uovo chiaro”: il sacco gestazionale contiene le membrane e la futura placenta, ma nessun embrione. La gravidanza è finita e l'embrione non si è sviluppato. In caso di aborto spontaneo, il sacco gestazionale può evacuare spontaneamente, ma a volte non lo è o non lo è completamente. Vengono poi prescritti farmaci per indurre le contrazioni e favorire il completo distacco dell'embrione. In caso di insuccesso, verrà effettuato un trattamento chirurgico per aspirazione (curettage). In tutti i casi, è necessario un attento monitoraggio per garantire la completa evacuazione del prodotto della gravidanza;
- una gravidanza extrauterina (GEU) o ectopico: l'ovulo non si impianta nell'utero ma nella proboscide a causa di un disturbo della migrazione o dell'impianto. GEU di solito si manifesta precocemente in progressione con dolore addominale inferiore laterale e sanguinamento, ma a volte viene scoperto casualmente durante la prima ecografia. GEU può progredire verso l'espulsione spontanea, il ristagno o la crescita, con rischio di rottura del sacco gestazionale che può danneggiare la tuba. Il monitoraggio con esami del sangue per il dosaggio dell'ormone beta-hcg, esami clinici ed ecografie permette di monitorare l'evoluzione della GEU. Se non è in una fase avanzata, il trattamento con metotrexato è generalmente sufficiente a provocare l'espulsione del sacco gestazionale. Se è avanzato, viene eseguito un trattamento chirurgico per via laparoscopica per rimuovere il sacco gestazionale e talvolta il tubo se è stato danneggiato;
- migliore della normale traslucenza nucale è spesso osservata nei bambini con trisomia 21, ma questa misura dovrebbe essere inclusa nello screening combinato per la trisomia 21 tenendo conto dell'età materna e dei marker sierici. In caso di risultato finale combinato superiore a 1/250, verrà suggerito di stabilire un cariotipo, mediante biopsia del trofoblasto o amniocentesi.